Принято считать, что свинка и краснуха всего лишь «безобидные» инфекции, переболеть которыми чуть ли не обязан каждый ребенок: это, мол, как молочные зубы, которые выпадают, что дать место для постоянных зубов
Однако на самом деле эти инфекционные заболевания с такими несерьезными названиями таят в себе немало скрытых угроз ребенку, а для взрослых людей подчас представляют и реальную опасность здоровью.
Эпидемический паротит —болезнь, которую в народе чаще называют свинкой или заушницей, вместе с корью, ветрянкой и краснухой составляет «квартет» детских инфекций, которыми болеют многие дети, когда-либо посещавшие детский сад. В отличие от обычных людей врачи не склонны недооценивать опасности эпидемического паротита. В медицинских учебниках говорится, что это острое инфекционное вирусное заболевание, характеризующееся поражением железистых органов и нервной системы.
Возбудитель этой «свиной» инфекции, которую не стоит путать со свиным гриппом, — особый вирус, чувствительный к нагреванию, высушиванию, воздействию дезинфицирующих средств, но прекрасно чувствующий себя на холоде, и с легкостью полярника переносящий многомесячные морозы до минус 50-70°С.
Отличительным свойством вируса паротита является его абсолютная нечувствительность ко всем медицинским препаратам, включая антибиотики.
Источником эпидемического паротита служит только человек.
Вирус свинки передается чаще всего воздушно-капельным путем, хотя иногда заражение происходит через предметы, загрязненные слюной больного, например, детские игрушки или предметы обихода. В медицинской литературе также описаны редкие случаи внутриутробного заражения плода от больной матери. Больной человек становится опасным для окружающих уже в последние дни инкубационного периода, но особенно в течение первых 3-4 дней болезни. Длительность заразного периода составляет до девяти дней от клинического начала болезни.
Немалую лепту в распространение инфекции вносят больные со стертыми и бессимптомными формами.
Вопреки распространенному мнению о том, что свинка исключительно детская инфекция, медики утверждают: заболевание встречается в любом возрасте, хотя, действительно, наиболее подвержены ему дети дошкольного и младшего школьного возраста. При этом представители сильного пола, независимо от возраста, болеют эпидемическим паротитом в два раза чаще, чем их подруги.
Для свинки характерна сезонность подъемов и спадов заболеваемости. Максимум заболеваемости приходится на март-апрель, а минимум — на август-сентябрь. Периодические подъемы заболеваемости паротитом наблюдаются каждые 1-2 года.
Входными воротами для возбудителя свинки служат слизистые оболочки носоглотки. Болезнь не торопится проявить себя, поэтому инкубационный период эпидемического паротита составляет от 11 до 21 дня. Проникшие в кровь вирусы постепенно обосновываются в тканях околоушных и подчелюстных желез. Затем вирус с кровью разносится по всему организму и может нанести жестокий удар по поджелудочной железе, став причиной панкреатита, и по половым мужским железам — яичкам, вызывая их воспаление — орхит.
Как правило, заболевание начинается остро. К счастью, в большинстве случаев болезнь ограничивается поражением околоушных желез. Кожа над воспаленной железой напряжена, лоснится, припухлость может распространяться на шею. Увеличенные в размере околоушные железы выступают из-за сгиба нижней челюсти, и припухлость распространяется вперед на щеку и сзади. При значительном увеличении околоушных желез ушные раковины оттопыриваются, а мочка уха поднимается кверху. Из-за этого лицо больного становится одутловатым и принимает своеобразные очертания, которые и стали основанием для происхождения названия болезни — свинка. Чаще этот процесс начинается с одной стороны, а спустя день-два переходит и на другую сторону. Иногда поражаются не только околоушные, но и подчелюстные и подъязычные железы.
Отеки при паротите болезненны — больному тяжело жевать и глотать, отмечается резкая боль впереди и позади мочки уха.
Боль в области уха, как правило, усиливается при разговоре или жевании. Припухлость железок сохраняется от 7 до 10 дней, потом, при отсутствии осложнений, спадает.
Воспаление слюнных желез при свинке сопровождается значительным повышением температуры, которая может достигать 39,5-40 градусов. Температура сопровождается симптомами общей интоксикации: слабостью, недомоганием, болями в мышцах, головной болью, ознобом, нарушением сна и аппетита.
Но главная опасность коварной свинки таится в ее осложнениях, когда поражается нервная система, поджелудочная железа, предстательная железа и яички у мужчин, и молочные железы и яичники у женщин.
Результатом поражения нервной системы у детей становится развитие вирусного менингоэнцефалита — воспаления мягкой мозговой оболочки и мозга. В таких случаях кроме высокой температуры отмечаются выраженная вялость, сонливость, нарушение сознания. Поражение мозга в результате паротита — очень тяжелое осложнение, Последующем приводит к частым головным болям, судорогам, глухоте, нарушениям зрения.
Другое серьезное осложнение свинки — воспаление поджелудочной железы, или панкреатит, проявляется сильными болями в животе, частой рвотой, нарушениями стула.
При орхите пациенты жалуются на нестерпимую боль в области яичек, которая отдает в пах или распространяется по ходу семенного канатика.Яичко увеличивается в размерах, становится плотным, болезненным, мошонка отечна. При этом орхит может развиться как изолированно, так и одновременно с поражением слюнных желез. Особенно опасен паротит для подростков во время полового созревания. По статистике,
каждый десятый из пораженных таким заболеванием мальчиков становится бесплодным.
Поэтому для подростков, которые не переболели свинкой, особенно важна прививка против паротита.
У взрослых заболевание протекает еще тяжелее, чем у детей. Отмечаются симптомы выраженной интоксикации, дольше держится высокая температура тела, а главное, намного чаще возникают осложнения и поражаются половые железы, что вызывает бесплодие и нарушение половых функций, вплоть до импотенции.
Лечат свинку обычно дома, однако пребывание такого пациента в квартире требует повышенных мер предосторожности: ношения маски, использования индивидуальной посуды, проветривания комнаты больного.
Специального препарата, который обладал бы направленным действием против вируса эпидемического паротита, в настоящее время не существует, впрочем, никакого противовирусного лечения паротит не требует. Медикаменты при лечении свинки применяются только симптоматически: чаще всего это жаропонижающие средства для снижения высокой температуры (парацетамол, солпафлекс, бруфен). Антибиотики, сульфаниламидные препараты при неосложненном эпидемическом паротите противопоказаны.
Если температура ребенка не превышает 38°С, не нужно ее сбивать, так как в этот период организм сам борется с инфекцией.
 Если же температура не снижается, то растворите 2 ст. ложки уксуса в 0,5 л воды. Смочите в растворе холщовую ткань, хорошо отожмите и положите на лоб;оботрите тело одеколоном или водкой — испаряясь, они заберут «лишние» градусы.
Если же температура не снижается, то растворите 2 ст. ложки уксуса в 0,5 л воды. Смочите в растворе холщовую ткань, хорошо отожмите и положите на лоб;оботрите тело одеколоном или водкой — испаряясь, они заберут «лишние» градусы.
Ребенок во время болезни зачастую много капризничает, требует повышенного внимания, но не стоит впадать в панику. Спокойное и ровное поведение поможет и вам, и ребенку пережить трудный период. Если ребенку необходим постельный режим, но его сложно удержать в постели, советуем посидеть с ним рядом, почитать ему книгу, поговорить на приятные темы, поиграть в тихие игры. При повышенной температуре у ребенка часто снижен аппетит, но не надо заставлять его есть насильно. Питание должно быть легкоусвояемым и полезным.
На область воспаленных желез рекомендуется накладывать согревающую повязку или успокаивающие пасты, которые в подогретом состоянии наносятся на распухшие железы.
. Больному паротитом как минимум в течение 10 дней необходимо соблюдать постельный режим.Пища в первые дни болезни должна иметь полужидкую консистенцию.
Больным с выраженным воспалением слюнных желез назначается молочно-растительная диета, количество потребляемого белого хлеба, жиров, грубой клетчатки должно быть ограничено. Не следует давать больному кислых соков и цитрусовых, которые раздражают слюнные железы. После каждого приема пищи надо полоскать рот кипяченой водой или 2%-ным раствором гидрокарбоната натрия.
В случае развития осложнений, когда свинка вызвала поражение центральной нервной системы или воспаление яичка, больного необходимо
госпитализировать. При орхите назначают строгий постельный режим, ношение суспензория, холод в первые 2-3 дня, антигистаминные препараты (димедрол, тавегил, супрастин), противовоспалительные препараты, обезболивающие средства. При резко выраженном отеке мошонки и увеличении яичек наряду с консервативной терапией применяют хирургическое лечение — рассечение белочной оболочки яичек.
После перенесенного заболевания паротитом любой степени тяжести в большинстве случаев развивается невосприимчивость к повторному заражению.
Основное средство профилактики паротитасреди детей — это вакцинация, которая проводится сначала в 12-15 месяцев, а во второй раз — в 6-7 лет.
Впрочем, о пользе прививок в столь раннем возрасте у врачей до сих пор нет единого мнения. Некоторые специалисты говорят о том, что прививка против паротита должна делаться мальчикам в начале периода полового созревания, если до тех пор они не переболели паротитом. Эта точка зрения объясняется тем, что иммунитет после перенесенного заболевания остается на всю жизнь, а иммунитета после вакцинации хватает только на несколько лет, поэтому разумнее «позволить» ребенку переболеть паротитом в детстве, когда вероятность осложнений минимальна.
Сторонники вакцинации маленьких детей, в свою очередь, говорят о том, что осложнения паротита возможны в любом возрасте, и для того, чтобы избежать их, прививку против паротита лучше сделать.
Вакцина против паротита относится к числу так называемых «живых» — это значит, что в качестве вакцины используется живой ослабленный вирус паротита. Он безопасен для человека, острого заболевания не вызывает, хотя в качестве побочных эффектов были описаны случаи «стертой» инфекции. Особенность симптомов свинки, появляющихся после прививки, в том, что они проявляются в очень легкой форме, и вирус паротита при этом не выделяется в окружающую среду — то есть человек, которому сделана прививка, не заразен даже в случае появления у него легких симптомовпаротита.
Прививка против паротита во время беременности противопоказана из-за возможного риска осложнений со стороны плода. И, разумеется, контакты с больным паротитом должны быть прекращены на срок не менее 21 дня от начала заболевания.
 Для лечения свинки стоит воспользоваться рецептами народной медицины.
Для лечения свинки стоит воспользоваться рецептами народной медицины.
• В эмалированную кружку положить 100 г льняного семени, залить 100 мл кипятка и варить на медленном огне до образования густой каши, часто помешивая. Остудить, переложить в стеклянную баночку, добавить 1 ст. ложку меда, хорошо перемешать и накрыть крышкой. Разминать полученную кашу с медом в виде лепешек, прикладывать к припухлостям в виде компресса.
• 1/2 ст. ложки мелко нарезанныхцветков липы мелколистной заварить в стакане кипятка; настаивать в течение 20 минут, процедить. Принимать по 1/2 стакана 2-3 раза в день.
• 1 ст. ложку измельченной травы шалфея залить стаканом кипятка, настоять 30 минут, процедить. Полоскать горло и полость рта 3-4 раза в день.
• 1 ст. ложку измельченных цветков ромашки аптечной залить стаканом кипятка, настоять 30 минут, процедить. Полоскать горло и полость рта 3-4 раза в день.
• В 1 л холодной воды положить 5 ст. ложек сухих растертых ягод шиповника. Поставить на огонь, кипятить 10 минут. Настоять, укутав, 8-10 часов. Можно пить с медом, вареньем, сахаром. Пить в течение недели, постепенно уменьшая количество приемов.
•
Старинное средство, которым лечили свинку:
взять теплую и чистую солому, на которой только что лежала свинья, положить солому на красную шерстяную или фланелевую тряпку и привязать на шею; болезнь проходит в течение трех дней.
Порой девичьи щеки заливает не только яркий румянец, но и красноватая сыпь, давшая название
острой инфекционной болезни — краснухе.
Долгое время это заболевание считали лишь легкой формой кори и только в 1834 году краснуху признали за вполне самостоятельное заболевание. Однако до середины двадцатого века серьезного значения краснухе не придавалось: подумаешь, мол, легкая детская хворь. Но гром грянул, когда австралийский врач Н. Грегг убедительно доказал, что краснуха может стать причиной рождения ребенка со страшными уродствами. И тогда краснухой ученые впервые занялись всерьез.
Оказалось, что причиной краснухи, так же как и эпидемического паротита, служит вирус, содержащий ДНК. Во внешней среде возбудитель болезни быстро погибает при высушивании, под влиянием ультрафиолетовых лучей, эфира, формалина и других дезинфицирующих веществ. .
Источником инфекции может быть больной краснухой или человек, у которого инфекция протекает в стертой форме, без сыпи, а также дети с врожденной краснухой, в организме которых вирус может сохраняться до двух лет. Заразным человек становится еще за неделю до появления сыпи и в течение недели после высыпания.Заражение происходит воздушно-капельным путем (у беременных — через плаценту).
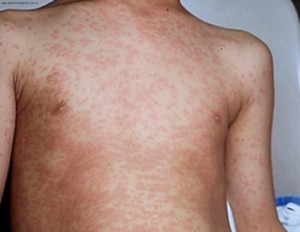
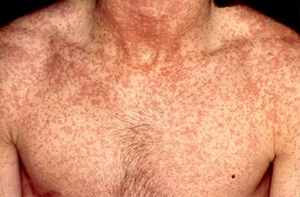
Скрытый (инкубационный) период длится от 11 до 24 дней (чаще 16-20 дней). Первым симптомом, обращающим на себя внимание, становится бледно-красноватая сыпь на лице, которая появляется уже в начале болезни. Чаще сыпь вначале замечают на лице, а затем в течение суток она появляется на туловище и на конечностях. Сыпь наиболее обильна на разгибательных поверхностях конечностей, на спине, пояснице, ягодицах. На лице сыпь менее выражена, чем на туловище, элементы сыпи расположены на фоне нормальной кожи. Основным элементом сыпи является маленькое пятно (Диаметром 5-7 мм), не возвышающееся над уровнем кожи, исчезающее при надавливании на кожу или при растягивании ее.
Иногда больные дети жалуются на легкий зуд, небольшую слабость, недомогание, умеренную головную боль, боли в мышцах и суставах. Температура тела может повышаться до 38-39 градусов, хотя нередко столбик градусника не поднимается выше нормальных цифр.
При осмотре отмечаются слабо выраженные симптомы воспаления верхних дыхательных путей, небольшое покраснение зева, на мягком нёбе иногда можно увидеть мелкие красные элементы (пятна Форхгеймера). Одним из симптомов краснухи бывают увеличенные и болезненные шейные и затылочные лимфатические узлы. Через два-три дня сыпь постепенно исчезает, состояние больного улучшается, и вскоре наступает полное выздоровление. После перенесенной в детстве краснухи у человека появляется достаточно длительный иммунитет.
Если нет осложнений, то детей лечат дома. Лечение симптоматическое, режим постельный в период высыпаний. При наличии сопутствующих заболеваний, тяжелом течении или малом возрасте детей необходимо госпитализировать.
Иногда краснуха протекает без сыпи, проявляясь лишь незначительными симптомами ОРЗ и умеренно выраженным поражением лимфатических узлов. Но такое течение краснухи характерно для детей. У взрослых краснуха, как и большинство «детских инфекций», протекает более тяжело и угрожает серьезными осложнениями.
Чаще всего у взрослых при краснухе отмечаются общее недомогание, сильная головная боль, ознобы, лихорадка с высокой температурой, ломота в мышцах и суставах. Часто возникают сильный насморк, болезненность и чувство першения в горле, кашель.
Сыпь у взрослых обычно обильнее, чем у детей, пятна часто сливаются, образуя сплошные поля, особенно в области спины и ягодиц. При этом сыпь держится до пяти дней и дольше.
Более того, у взрослых пациентов краснуха дает немало серьезных осложнений, среди которых наиболее частыми являются артриты (30% у мужчин, 5-6% у женщин). Припухлость и болезненность суставов появляются через 1-2 дня после исчезновения сыпи и держатся 5-10 дней. Более редкое осложнение — тромбоцитопеническая пурпура, которая характеризуется сыпью на коже (похожей на кровоизлияния), кровотечением из десен, гематурией.
Наиболее тяжелое осложнение — краснушный энцефалит, один случай которого наблюдается на 5000-7000 заболеваний краснухой. Признаки энцефалита появляются вскоре после исчезновения сыпи. Больные отмечают усиление головной боли, ухудшение общего самочувствия, в дальнейшем развиваются судороги, коматозное состояние, парезы. Подобные осложнения, казалось бы, «безобидной» краснухи подчас оканчиваются трагически.
При краснушных артритах назначают делагил, антигистамин- ные препараты, нестероидные противовоспалительные средства (бруфен, диклофенак), комплекс витаминов.
Но наиболее опасна краснуха для беременных женщин.
В Украине каждая пятая женщина не обладает достаточным иммунитетом против краснухи, при этом врачи с тревогой говорят, что в последние годы отмечается устойчивый рост заболеваемости среди взрослых. Как следствие, около 15% всех врожденных уродств обусловлено именно краснухой. По оценкам Всемирной организации здравоохранения (ВОЗ), всего на планете краснуха ежегодно калечит около 300 тысяч детей.
 Заболевание краснухой на 3-4-й неделе беременности обусловливает врожденные уродства в 60% случаев, на 9-12-й неделе — в 15% и на 13-16-й неделе — в 7% случаев.Наиболее характерными являются поражение органа зрения (катаракта, глаукома, помутнение роговицы), органа слуха (глухота), сердца (врожденные порог).
Заболевание краснухой на 3-4-й неделе беременности обусловливает врожденные уродства в 60% случаев, на 9-12-й неделе — в 15% и на 13-16-й неделе — в 7% случаев.Наиболее характерными являются поражение органа зрения (катаракта, глаукома, помутнение роговицы), органа слуха (глухота), сердца (врожденные порог).
Также к синдрому врожденной краснухи (СВК) относят дефекты формирования костей черепа, головного мозга (малый размер мозга, умственная отсталость), внутренних органов (желтуха, увеличение печени, миокардит и др.) и костей (участки разрежения костной ткани длинных трубчатых костей). В 15% случаев краснуха у беременных приводит к выкидышу.
Если женщина заболевает краснухой в первую половину беременности, то ей, к сожалению, рекомендуется сделать аборт.
Ведь внутриутробное заражение краснухой приводит чаще всего к таким необратимым для плода последствиям, как пороки развития мозга, пороки сердца и других органов.
Если же заражение вирусом краснухи происходит на поздних сроках или аборт по медицинским показаниям-невозможен, то беременной вводят определенную дозу иммуноглобулина и затем пытаются поддерживать беременность и здоровье плода и будущего малыша.
Для специфической профилактики в некоторых странах разработана и успешно применяется живая ослабленная вакцина.
Основной целью иммунизации является предупреждение врожденной краснухи у девушек в возрасте 14-15 лет (в некоторых странах — 10-14 и даже 9-11 лет).
До введения в практику активной иммунизации краснуха встречалась в виде эпидемических вспышек с интервалом 6- 9 лет. После введения прививок отмечается резкое снижение заболеваемости. Так, в США в 1964 г. было зарегистрировано более 1,8 млн. больных краснухой, причем в результате врожденной краснухи родилось свыше 20 ООО детей с аномалиями развития. В 1984 г. краснухой заболело всего 745 человек.
Вакцину вводят подкожно или внутримышечно в 12-15 месяцев и повторно в 6 лет. Специфический иммунитет развивается через 15-20 дней почти у всех привитых и сохраняется около 20 лет.
Краснуху издавна лечили народными средствами.
При сильном зуде растворить 1/2 стакана пищевой соды в ванночке с теплой водой и прикладывать намоченные салфетки 2-3 раза в день к зудящей коже на 10 минут.
Растворить 1/10 ч. ложки марганцовки в ванночке с теплой водой (чтобы получился раствор бледно-розового цвета) и прикладывать намоченные салфетки также по 2-3 раза в день к зудящей коже на Юминут.
Взять корень алтея, корень солодки, корень девясила высокого в равных частях. 2 ч. ложки смеси заварить в стакане кипятка, кипятить 10 минут, процедить. Принимать по 1/4 стакана каждые 3 часа.
1 ст. ложку цветков липы залить стаканом горячей воды, прокипятить. Пить на ночь по 1/2 стакана.
Взять 30 г плодов малины на стакан кипятка. Настаивать после заварки в течение 20 минут. Пить на ночь по 1/2 стакана.
Взять плоды шиповника и ягоды черной смородины в соотношении — 1:1; или плоды шиповника и ягоды брусники 1:1; либо плоды шиповника — 3 части, ягоды брусники — 1 часть, листья крапивы — 3 части. Заварить в кипятке и принимать как чай три раза в день.
Взяты 1 ст. ложку измельченных корней свежей петрушки и заварить стаканом кипятка. Настоять, процедить. Принимать по 1 ст. ложке четыре раза в день.