Схематически различают основные виды смерти: прекращение дыхания (дыхательная смерть), кровообращения (сердечная смерть), прекращение функции жизненно важных отделов центральной нервной системы (мозговая смерть). В результате этих процессов наступает общее кислородное голодание (гипоксия) и гибель организма. Все виды смерти взаимосвязаны, хотя один из них обычно оказывается основным. Выявление основного вида смерти имеет практическое значение, например для реанимационных мероприятий.
Реанимация
Восстановление резко нарушенных или утраченных жизненно важных функций организма. Клиническая смерть является последней обратимой фазой умирания организма от момента прекращения дыхания и кровообращения до начала появления в центральной нервной системе необратимых изменений, когда смерть становится уже биологической. Длительность клинической смерти у человека зависит от причины развития терминального состояния, длительности умирания, возраста и т. д. В обычных температурных условиях клиническая смерть продолжается 4—6 мин., после чего восстановить нормальную деятельность центральной нервной системы невозможно. Реанимационные мероприятия необходимо начинать тотчас же по установлении внезапной смерти, а еще лучше — не допуская полного прекращения дыхания и сердечной деятельности.Признаки клинической смерти: сознание, спонтанное дыхание и сердечная деятельность отсутствуют, зрачки максимально расширены. Для выявления отсутствия дыхания не следует прибегать к каким-либо специальным методам обследования (аускультация, прикладывание зеркала к губам и т. д.); если в течение 10— 15 сек. не видно отчетливых координированных дыхательных движений, больному должна быть оказана немедленная энергичная помощь. Прекращение сердечной деятельности определяется по отсутствию пульса на сонных артериях, который прощупывается впереди грудино-ключично-сосковой мышцы на уровне щитовидного хряща.
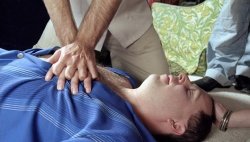
При клинической смерти необходимо немедленно применить массаж сердца, искусственное дыхание, внутриартериальное переливание крови, а по показаниям — внутрисердечные инъекции и дефибрилляцию. Массаж сердца следует проводить не только при остановке кровообращения, но и при резком ослаблении сердечной деятельности (в агональном периоде). Для проведения непрямого массажа сердца больного необходимо положить на твердую, жесткую поверхность. Оказывающий помощь становится сбоку от пострадавшего и кладет одну ладонь проксимальной частью на нижнюю треть грудины, другую накладывает поверх первой. Массаж осуществляется энергичным, резким надавливанием на грудину так, чтобы она смещалась на 3—4 см к позвоночнику, 50—60 раз в мин. Наиболее частые ошибки: проведение массажа больному, находящемуся на мягкой поверхности, надавливание ладонями сбоку от грудины, недостаточная или слишком большая сила компрессии, длительные (более 2—3 сек.) перерывы массажа. Прямой массаж сердца может быть применен только врачом в стационаре.
Массаж сердца должен обязательно сочетаться с искусственным дыханием. Эти мероприятия, устраняя гипоксию и нормализуя обмен, приводят к восстановлению дыхания и сердечных сокращений, а позднее и функций центральной нервной системы Искусственное дыхание показано не только при отсутствии спонтанного дыхания, но и при грубых его нарушениях — аритмиях, гипо-вентиляции с признаками гипоксии , т. е. в преагональном и агональном состоянии. В экстренных условиях применяют дыхание по способу «изо рта в рот» или «изо рта в нос». Основное условие — голова больного должна быть максимально запрокинута кзади; оказывающий помощь становится сбоку от больного. При дыхании по способу «изо рта в рот» одной рукой сжимают крылья носа, другой слегка приоткрывают рот за подбородок. Сделав глубокий вдох, оказывающий помощь плотно прижимается своими губами ко рту больного (через марлю или платок) и делает резкий энергичный выдох, после чего отводит свою голову в сторону. При дыхании по способу «изо рта в нос» вдувание делают в носовые ходы больного, закрывая его рот ладонью. При сочетании с непрямым массажем сердца искусственное дыхание следует -проводить с частотой 12-15 в мин.- один вдох на 4-5 нажатий на грудину. В момент вдоха массаж приостанавливают (не более чем на 2—3 сек.). Если сердечная деятельность сохранена, частота искусственного дыхания должна быть большей—20— 25 в мин. Наиболее частые ошибки: прямое положение головы больного, оставление открытыми носовых ходов (при способе дыхания «изо рта в рот»), несинхронность дыхания с массажем сердца.
Внутриартериальное нагнетание крови является мощным средством улучшения гемодинамики при длительной гипотензии, особенно у больных с кровопотерей, а также значительно повышает эффективность массажа сердца. Оно проводится путем вливания крови или плазмозаменителей (полиглюкин, желатиноль и т. д.) под давлением 200-250 мм рт. ст. в одну из периферических артерий (лучше в левую лучевую). Если у больного была массивная кровопотеря, то следует вливать значительные количества крови (1—2 л). Если кровопотери не было, то можно ограничиться 250—500 мл и добавить 0,3—0,5 мл 0,1% раствора адреналина. Наиболее частые ошибки: нагнетание через тонкую иглу (значительно снижает темп вливания), перевязка артерии после вливания без остановки кровотечения из места прокола длительным прижатием.
При клинической смерти, особенно при длительном умирании, развивается атония миокарда. Для повышения тонуса сердечной мышцы применяют внутрисердечные инъекции адреналина (0,3—0,5 мл 0,1% раствора) и хлорида кальция (5,0—10,0 мл 1% раствора). Инъекции следует делать длинной иглой в IV межреберье у левого края грудины. Проводя иглу вглубь, следует все время потягивать поршень, вводить раствор, когда в шприце показалась кровь. Наиболее частые ошибки: введение раствора в толщу миокарда (а не в полость сердца), длительный перерыв массажа сердца во время инъекции.
В некоторых случаях (электротравма, асфиксия, утопление, коронароспазм) остановка кровообращения может наступить вследствие фибрилляции желудочков (беспорядочного сокращения волокон миокарда). При этом наряду с массажем сердца и искусственным дыханием необходима дефибрилляция, которую проводят специальным аппаратом - дефибриллятором, воздействуя на сердце одиночным конденсаторным разрядом электрического тока (напряжение 3500- 5500 В, продолжительность 0,01 сек.). Наиболее частая ошибка: применение дефибрилляции без предварительного массажа сердца.
Если сердечная деятельность не восстанавливается, реанимационные мероприятия следует продолжать до тех пор, пока они эффективны. Признаки эффективности: исчезновение цианоза, появление спонтанных вдохов (чем раньше они появились, тем лучше прогноз), пульсация крупных сосудов в ритме массажа, сужение зрачков. Если этих признаков нет в течение 20—25 мин., оживление можно прекратить.
Массаж сердца у детей следует производить с большей осторожностью. У новорожденных массаж делают не ладонью, а кончиками пальцев. Соответственно возрасту уменьшают дозировку всех лекарственных средств и напряжение при дефибрилляции
При асфиксии новорожденных наиболее эффективным методом выведения их из терминального состояния является искусственное дыхание, которое можно проводить по способу «изо рта в рот» или вдувая воздух в катетер, введенный в трахею. С этой же целью применяют специальные аппараты (ДП-5, РДА-1).
Оживленный организм нуждается в тщательном наблюдении и уходе. В первую очередь ни в коем случае нельзя прекращать искусственное дыхание, следует произвести интубацию трахеи или трахеотомию и продолжать искусственную вентиляцию легких специальными аппаратами (РО-1, мешком Рубена или мешком наркозного аппарата) до полного восстановления сознания и исчезновения всех признаков дыхательной недостаточности. Для борьбы с ацидозом показано внутривенное введение бикарбоната натрия (200,0—400,0 мл 4% раствора капельно), преднизолона (150—180 мг) или кортизона (600— 800 мг в сутки), глюкозы (400,0— 600,0 мл 20% раствора в сутки капельно) с инсулином и витаминами. Необходима тщательная профилактика пневмонии, строгий учет диуреза, борьба с гипертермией. При развитии судорог показана гипотермия до t° 30—32°, введение ГОМК (оксибутирата натрия), релаксанты. Противопоказано применение дыхательных аналептиков (бемегрид, коразол, лобелии), прессорных аминов (норадреналин, мезатон) и мочегонных препаратов «для борьбы с отеком мозга».
Оживление организма может осуществляться не только врачом, но и средним медработником. Известно много случаев, когда фельдшера и медсестры, а также обученные неспециалисты самостоятельно проводили массаж сердца и искусственное дыхание, спасая больных и пострадавших. Особенно велика роль среднего медперсонала в восстановительном периоде, когда тщательный уход и строгое выполнение назначений могут явиться решающим фактором в окончательном исходе оживления.
Реанимация новорожденных при различных патологических состояниях
Гипоксический синдромСимптомы:
При рождении синюшность или резко выраженная бледность кожных покровов и видимых слизистых оболочек, отсутствие дыхания, гипотония мышц, гипо- или арефлексия, редкие глухие тоны сердца, отсутствие активных движений и реакции на раздражения.
При вторичной асфиксии и гипоксии нарушение внешнего дыхания (поверхностное, аритмичное дыхание с втяжением податливых мест грудной клетки, временами судорожное), возможно выражено беспокойство, в легких — хрипы. В крови снижение кислорода и ацидоз метаболический или смешанный.
Причины:
Внутричерепная родовая травма (кровоизлияние), кровоизлияние в спинной мозг, пороки развития дыхательной системы (атрезия хоан, врожденная долевая эмфизема легких, пневмоторакс), пневмонии, врожденные пороки сердечно-сосудистой системы.
Терапевтические мероприятия:
Оживление по методам Легенченко*, Персианинова**, Неговского (аппаратом для искусственного дыхания ДП-1). Внутривенно 5-10 мл 4% раствора гидрокарбоната натрия. Заменное переливание крови —100 мл на 1 кг веса (по Матвеевой). Сердечные средства – 0,2-0,3 мл 10% раствора кофеин-бензоата натрия под кожу; 0,1-0,2 мл кордиамина. При вторичной асфиксии и гипоксии восстановление внешнего дыхания аппаратом для искусственного дыхания; помещение в кислородную палатку ДКП-4 с дозированной дачей кислорода - 400 мл на 1 кг веса тела. При метаболическом ацидозе -20-30 мл 4% гидрокарбоната натрия, 30-50 мг кокарбоксилазы внутримышечно в 1 мл 0,5% раствора новокаина. Сердечные средства.
* Сразу после рождения, не перевязывая пуповины, ребенка погружают до головы в ванночку с кипяченой водой t° 38—40°, установленную между ногами роженицы. Из верхних дыхательных путей слизь и околоплодные воды удаляют с помощью стерильного эластического катетера, соединенного с резиновым баллоном. Для удаления слизи и околоплодных вод, попавших в рот ребенка, иногда бывает достаточно наклонить его голову в сторону и осторожно протереть полость рта сухой стерильной марлей. Нос очищают от слизи сухой марлей или отсасыванием с помощью баллончика. После этого голову ребенка слегка приподнимают вверх и оставляют его в ванночке с теплой водой до оживления. Матери в это время дают кислород.
** После отделения новорожденного от матери его кладут в стерильной пеленке на столик, предварительно согретый грелками и электролампами. Второй стерильной пеленкой закрывают окружность пупка. Протирают пуповину шариком, смоченным в спирте, отсекают ее острыми ножницами на расстоянии 10—12 см от пупочного кольца и место разреза снова протирают спиртом. После того как игла введена в просвет артерии и фиксирована в последней, к игле присоединяют шприц, заранее наполненный 10% раствором хлорида кальция, который вводят толчкообразными движениями поршня шприца в количестве 3 мл. При отсутствии немедленного эффекта через ту же иглу вводят 5-7 мл 40% раствора глюкозы. В редких случаях приходится прибегать я к введению 35-40 мл консервированной резус-отрицательной крови 0 (I) группы.
Синдром острой сердечно-сосудистой недостаточности (коллаптоидный)
Симптомы:
Внезапное ухудшение состояния, резко выраженная адинамия, отсутствие реакции на раздражения, нарушение периферического кровообращения; конечности холодные, пульс нитевидный, кожные покровы бледные, кислород крови снижен. Артериальное давление не определяется или резко снижено.
Причины:
Родовая травма центральной нервной системы, острое респираторное заболевание, кишечные инфекции, врожденный порок сердца, острая кровопотеря в системе «плод—плацента-мать»
Терапевтические мероприятия:
Быстрое согревание (обложить грелками). Под кожу 0,2-0,3 мл 10% раствора кофеин-бензоата натрия; 0,1 мл 0,1% раствора адреналина или 0,1-0,2 мл 1% раствора мезатона. Внутривенно гидрокортизон -3-5 мг на 1 кг веса тела на изотоническом растворе хлорида натрия (0,2 мг гидрокортизона разводится в I мл раствора хлорида натрия), вводить медленно (капельно) – 40 капель в 1 минуту. Внутривенно – 0,05 мл 0,05% раствора строфантина в 10 мл 10% раствора глюкозы (вводить медленно). Внутримышечно – 30-50 мг кокарбоксилазы в 1 мл 0,5% раствора новокаина.
Нейро-васнулярный синдром
Симптомы:
Резкое ухудшение состояния (отсутствие реакции на раздражение), токсикоз без эксикоза (без обезвоживания организма), гипертермия, беспокойство до возбуждения, возможны судороги, тремор, менингизм, тоны сердца приглушены, кожные покровы сухие, бледные, иногда гиперемированы.
Причины:
Острые респираторные заболевания, пневмония, кишечные инфекции (чаще у детей, родившихся в асфиксии и с внутричерепной травмой).
Терапевтические мероприятия:
Дегидратационная терапия: внутривенно -20-30 мл плазмы; 10-15 мл 20% раствора глюкозы; 8-10 мл перистона или гемовинила (3,5% раствора поливинил-пирролидона) на 1 кг веса тела. Мочегонные: 0,03 г диакарба (фонурит) 1 раз в день или 0,03-0,3 а диуретина (теобромин-натрия с салицилатом натрия) на прием 1 раз в день в течение 2-3 дней.
При беспокойстве 1-2 мг аминазина на 1 кг веса тела; 3-5 мл 10% раствора сульфата магния внутримышечно. При выбухании большого родничка – спинномозговая пункция для снижения внутричерепного давления. Сердечно-сосудистые средства: 0,2-0,3 мл 10% раствора кофеин-бензоата натрия или 0,1-0,2 мл кордиамина под кожу.
Судорожный синдром
Симптомы:
Внезапный приступ судорог, чаще клонических, иногда состояние судорожного статуса, возможен тремор конечностей. Отсутствие реакции на раздражение.
Причины:
Внутричерепная родовая травма, гнойный менингит, респираторные заболевания, пневмонии, врожденные энцефалопатии.
Терапевтические мероприятия:
Нейроплегические средства: внутримышечно аминазин – 0 5 мг на 1 кг веса тела (3-4 инъекции), т. е. 1,5-2 мг на 1 кг веса тела (суточная доза), или пипольфен в той же дозировке и по той же схеме; 3-5 мл 10% раствора сульфата магния. Внутривенно – плазма и 10-15 мл 10-20% раствора глюкозы. Внутрь диакарб – 0 03 г 1 раз в день или диуретин 0,03-0,3 г на прием.
Синдром острой недостаточности надпочечников
Симптомы:
Острое ухудшение состояния, адинамия, гипотония мышц, гипо- или арефлексия, бледность кожных покровов, красный дермографизм, падение артериального давления, слабость сердечной деятельности. В брюшной полости пальпируется опухолевидное образование.
Причины:
Кровоизлияние в надпочечники (асфиксия и родовая травма, пневмонии, вирусные инфекции, сепсис), острое нарушение водно-солевого обмена при адрено-генитальном синдроме с потерей солей, увеличенная вилочковая железа.
Терапевтические мероприятия:
Внутривенное или внутримышечное введение стероидных гормонов (гидрокортизон 3-5 мг на 1 кг веса тела или преднизолон 1 мг на 1кг веса тела); 0,1-0,2 мл 1% раствора мезатона. Внутривенно – плазма и 10-15 мл 10% раствора глюкозы. При сольтеряющей форме адрено-генитального синдрома дополнительно вводят: внутримышечно масляный раствор ДОКСА (дезоксикортикостерон-ацетат) 5-10 мг в день, внутривенно – солевые растворы (изотонический раствор хлорида натрия – 75-100 мл).
Внутрь растворы хлорида натрия и калия (0,1 г на 1 кг веса тела). Сердечно-сосудистые средства: 0,2- 0,3 мл 10% раствора кофеин-бензоата натрия под кожу или 0,1-0,2 мл кордиамина.
Синдром острой кишечной непроходимости
Симптомы:
Интенсивные схваткообразные боли в животе, повторная рвота, срыгивания, в рвотных массах возможна примесь желчи, стул скудный или отсутствует, живот вздут, пальпация болезненна; периодическое беспокойство.
Причины:
Пороки развития желудочно-кишечного тракта, внутричерепная родовая травма, сепсис, перитонит, респираторные заболевания, тяжелая пневмония, гнойный менингит, кистозный фиброз поджелудочной железы (муковисцидоз), острая недостаточность надпочечников.
Терапевтические мероприятия:
После исключения органических изменений, вызвавших непроходимость, нейроплегические препараты: 1-2 мг аминазина на 1 кг веса тела в сутки или дипразин в той же дозировке; промывание желудка 1% раствором гидрокарбоната натрия; внутривенное капельное вливание 5% раствора глюкозы и изотонического раствора хлорида натрия по 50-75-1 00 мл.
При мекониальном илеусе, обусловленном муковисцидозом, -10% раствор панкреатина по 1 чайной ложке 3-4 раза в день. Клизма с гипертоническим раствором хлорида натрия (10%) – 30-40 мл, под кожу прозерин 0,1 мл 0,05% раствора; при отсутствии эффекта –операция.
Синдром острой почечной недостаточности
Симптомы:
Выраженный токсикоз, отсутствие реакции на раздражение, беспокойство, иногда судороги, анурия, иногда гематурия. Кожа сухая, гипертония, «большое» (токсическое) дыхание, тоны сердца приглушены, повышение остаточного азота крови.
Причины:
Острый тромбоз вен почек, острый некроз кортикального слоя почек, анурия после переливания крови, пороки развития почек с нарушением их функции.
Терапевтические мероприятия:
При выраженной азотемии заменное переливание крови: 50-75 мл на 1 кг веса тела. Перитонеальный диализ. Нормализация водно-солевого обмена под контролем ионограммы крови. Сердечно-сосудистые средства: 0,2-0,3 мл 10% раствора кофеин-бензоата натрия или 0,1-0,2 мл кордиамина.
Острый анемический синдром
Симптомы:
Резко выраженная бледность кожных покровов и видимых слизистых оболочек, адинамия, мышечная гипотония, гипо- или арефлексия, тахикардия, систолический шум на верхушке сердца. Низкое содержание гемоглобина.
Возможно повышенное содержание эритробластов и фетального гемоглобина (плода) в крови матери, у ребенка остаток пуповины перламутрового цвета, блестящий.
Причины:
Потеря крови при предлежании плаценты, поздней перевязке пуповины, мелена, кровоизлияние во внутренние органы при родовой травме, врожденная негемолитическая постгеморрагическая анемия.
Терапевтические мероприятия:
Переливание крови: 8-10 мл на 1 кг веса тела. Вливание 30-40 мл плазмы. Внутривенное капельное вливание 5% раствора глюкозы, изотонического раствора хлорида натрия по 50-75 мл. Витамины: аскорбиновая кислота – 50-100 мг; В12 – 30-50 мкг. Согревание грелками.
Геморрагический синдром
Симптомы:
Длительно не останавливающаяся кровоточивость из пупочной ранки, слизистых оболочек полости рта, десен, желудочно-кишечного тракта, влагалища; кровавая рвота, кровь в кале, спонтанные гематомы, экхимозы (синяки), кровоточивость мочевых путей, сниженное количество гемоглобина в крови плода.
Причины:
Врожденные дефекты свертывающей системы крови (геморрагический диатез), гиповитаминоз К, мелена, септические заболевания, врожденный эпидермолиз.
Терапевтические мероприятия:
Внутримышечное введение 0,1 мл 1% раствора викасола; внутривенно – 1,0-1,5 мл 10% раствора глюконата кальция. Переливание крови 10-15 мл; плазмы – 20-30 мл. Аскорбиновая кислота – 75-100 мг. Местно – гемостатическая губка, тампон, смоченный гемофобином или свежим женским молоком. После определения факторов свертывающей системы крови – патогенетическое лечение. При гемофилии А – переливание антигемофильной плазмы или свежезаготовленной крови (30-50 мл).
При гинопротромбинемии повторное введение викасола (по 0,005-0,01 г) под контролем содержания протромбина. При тромбопатии в течение 1-2 недель стероидные гормоны: 3-5 мг гидрокортизона на 1 кг веса тела или 1 мг преднизолона на 1 кг веса тела.
Желтушный синдром (обусловленный непрямой гипербилирубинемией)
Симптомы:
Быстро нарастающая желтушность кожных покровов и видимых слизистых оболочек за счет увеличения в крови непрямого билирубина от 0,3 до 1 мг за час, увеличение размеров печени и селезенки, а также развивающаяся гипербилирубинемия с уровнем билирубина выше 18-20 мг%. Анемия в зависимости от причины, обусловившей желтушный синдром.
При синдроме сгущения желчи возможно изменение цвета мочи (интенсивно окрашенная) и кала (слабоокрашенный).
Причины:
Гемолитическая болезнь новорожденных, энзимопатии печени, физиологическая желтуха у недоношенных, транзиторная негемолитическая гипербилирубинемия, врожденная семейная анемия Минковского-Шоффара.
Терапевтические мероприятия:
Заменное переливание крови: 100-150 мл на 1 кг веса тела. Внутривенно 30-40 мл плазмы, 20-30 мл 10% раствора глюкозы, 20-30 мл изотонического раствора хлорида натрия. Внутрь 10% взвесь животного угля по 10 мл 2-3 раза в день.
При синдроме сгущения желчи внутрь 5 мл 25% раствора сульфата магния (2-3 раза в день), внутривенно гемовинил (3,5% раствор поливинилпирролидона), гемодез - 8-10 ли на 1 кг веса тела; преднизолон 1 мг на 1 кг веса тела в сутки; метионин по 0,1 г 2 раза в день; липокаин 0,01 г 2 раза в день; витамины группы В: В – 0,003-0,005 г; В, (пиридоксин) – 0,5 мл 1% раствора или 0,2 мл 2% раствора; В12 – 30-50 мкг.
Умирание и смерть
Смерть организма — естественный исход всего живого на Земле. «Жизнь — это способ существования белковых тел, существенным моментом которого является постоянный обмен веществ с окружающей их внешней природой, причем с прекращением этого обмена веществ прекращается и жизнь, что приводит к разложению белка».Таким образом, понятие «смерть» неразрывно связано с понятием «жизнь» и является ее логическим завершением. Переход от жизни к смерти связан с расстройством обмена веществ, что является следствием нарушения окислительных процессов на субклеточном и молекулярном уровнях.
Аноксия способствует активации катаболических процессов в клетках прежде всего центральной нервной системы. Окислительный тип обмена заменяется на гликолитический, что приводит к резкому снижению синтеза АТФ и сопровождается торможением транспорта электронов, нарушением ионных градиентов и образованием свободных радикалов, повышением проницаемости клеточных мембран, что приводит к деструктивным изменениям в клетке в виде мутного набухания, гидропической дегенерации и потере эндогенного пигмента. Эти обратимые явления в клетке при продолжающейся аноксии переходят своеобразную критическую точку и превращаются в прогрессирующие уже необратимые дегенеративные изменения. Морфологическими проявлениями этих изменений являются вакуолизация ядра, появление гиперхромного материала вблизи ядерной мембраны, фрагментация ядра клетки. Необратимые повреждения клеточной структуры, связанные с денатурацией (гидролизом) белка, сопряжены с исчезновением РНК и ДНК. Освобождающиеся из цитоплазматических структур ферменты усугубляют деструкцию клеток, после чего наступает аутолиз.
В относительно короткие сроки (до 8 мин) погибает кора головного мозга. Дольше переживают, используя гликолитический тип обмена, подкорковые центры и спинной мозг. Устойчивость к состоянию гипоксии и аноксии у различных органов и тканей неодинакова, в связи с чем их гибель происходит в разные сроки после остановки сердца. Так, например, костный мозг сохраняет свою жизнеспособность до 4 ч, в то время как опорные ткани (кожа, сухожилия, мышцы, кости) – до 20-24 ч после прекращения деятельности сердца. Различная способность переживания отдельных органов и тканей и их гибель в разные сроки от момента остановки - сердца и используется в трансплантологии. В настоящее время смерть человеческого организма с общемедицинской точки зрения рассматривается с двух позиций. Смерть организма как целого, т. е. констатация окончательной остановки сердца, дающая врачу право сказать, что человек умер, сделать соответствующую запись в истории болезни и выдать врачебное свидетельство о смерти. С другой позиции, смерть организма рассматривается как постепенное, а не одновременное прекращение жизнедеятельности отдельных тканей и органов.
С судебно-медицинской точки зрения смерть человека рассматривается как смерть целого организма, и это эксперт обязан констатировать на месте происшествия (и при других условиях, например, при необходимости изъятия органов для трансплантации).
Наука, изучающая процесс умирания, смерть, ее причины и постмортальные проявления, называется танатологией. Судебная медицина, кроме общей танатологии, занимается изучением и решением многих специальных вопросов, необходимых для органов правосудия и здравоохранения. Раздел танатологии, входящей в компетенцию судебных медиков, называется судебной танатологией. В этом разделе, помимо общих положений, представлены специфические вопросы, относящиеся к насильственной, скоропостижной и внезапной смерти.
Независимо от причин, вызывающих умирание, организм перед смертью, как правило, претерпевает ряд состояний, называемых терминальными. К ним относятся предагональное состояние, агония и клиническая смерть.
Смерть может наступить очень быстро и без предагонального и атонального периодов при таких повреждениях, как обширная черепно-мозговая травма, различного происхождения расчленения тела, например, при железнодорожной или авиационной травме, при некоторых заболеваниях, особенно при болезненных изменениях сердечно-сосудистой системы (тромбоз венечных сосудов, спонтанные разрывы аневризмы аорты и сердца и т. д.).
При других видах смерти, вне зависимости от ее причины, до момента наступления клинической смерти возникает так называемое предагональное состояние, которое характеризуется нарушением деятельности центральной нервной системы в виде резкой заторможенности больного или пострадавшего, низким или неопределяемым артериальным давлением; внешне — цианоз, бледность или пятнистость кожных покровов. Предагональное состояние (может длиться довольно долго) переходит в агонию.
Атональное состояние представляет собой более глубокую стадию умирания и является последним этапом борьбы организма за сохранение жизни. Нарастающая гипоксия приводит к угнетению деятельности коры головного мозга, вследствие чего постепенно угасает сознание.
Физиологические функции в этот период регулируются бульварными центрами. В период агонии ослабляются сердечная и дыхательная функции, как правило, развивается отек легких, нарушаются рефлексы и постепенно затухает физиологическая деятельность всего организма. Атональный период может быть кратковременным, но может продолжаться многие часы и даже дни.
При остро наступившей смерти возникают точечные кровоизлияния в коже, под слизистыми оболочками, плеврой, характерным является полнокровие внутренних органов, острая эмфизема легких, отек ложа желчного пузыря, кровь в сосудистом русле темная, жидкая. Трупные пятна хорошо выражены, быстро формируются. Одним из признаков длительной агонии является обнаружение в полостях сердца и крупных сосудов желтовато-белого цвета свертков крови. При кратковременной агонии свертки имеют темно-красный цвет. При длительном атональном периоде выпадение нитей фибрина замедляется и форменные элементы крови успевают оседать, вследствие чего посмертные. свертки крови состоят в основном из нитей фибрина, который имеет желтовато-белый цвет. При кратковременной агонии в крови быстро выпадают нити фибрина, в них задерживаются форменные элементы крови (прежде всего эритроциты), поэтому и образуются свертки красного цвета. Процесс образования красных кровяных свертков находится в прямой связи с повышением свертывающей активности крови, а образование белых и смешанных свертков зависит также и от замедления тока крови.
Атональный период после остановки сердца переходит в состояние клинической смерти, которая представляет своеобразное переходное состояние между жизнью и смертью. Период клинической смерти характеризуется наиболее глубоким угнетением центральной нервной системы, распространяющимся и на продолговатый мозг, прекращением деятельности кровообращения и дыхания. Однако при отсутствии внешних при знаков жизни в тканях организма на минимальном уровне еще сохраняются обменные процессы. Этот период при своевременном медицинском вмешательстве может оказаться и обратимым. Продолжительность периода клинической смерти составляет до 8 мин и определяется временем переживания — наиболее позднего в филогенетическом отношении образования центральной нервной системы — коры головного мозга.
По истечении 8 мин клиническая смерть в обычных условиях переходит в биологическую смерть, которая характеризуется наступлением необратимых изменений сначала в высших отделах центральной нервной системы, а затем и в других тканях организма.
В медицине существует понятие о так называемой «мнимой смерти», когда жизнедеятельность организма настолько ослаблена (глубокий и продолжительный обморок, летаргическое состояние и др.), что создается реальное впечатление о якобы наступившей смерти. При этом внешние проявления деятельности сердца и дыхания обычными диагностическими методами могут не определяться, что может привести к ошибочной констатации наступления смерти. Для предотвращения подобных ошибок трупы лиц, умерших в больничных условиях, отправляют в патологоанатомические отделения обычно не ранее чем через два часа после наступления смерти, т. е. при появлении так называемых достоверных признаков смерти (ранних изменений трупа).
Многочисленные легенды о якобы имевших место захоронениях мнимоумерших относятся к разряду вымыслов, так как захоронение производится не ранее чем через одни и более суток. К этому времени ранние изменения трупа развиваются почти полностью.
К ориентирующим признакам, указывающим на наступление смерти, могут быть отнесены: неподвижное положение тела, бледность кожных покровов, отсутствие дыхания, пульса и сердцебиения, отсутствие чувствительности на болевые, термические и обонятельные раздражители, отсутствие рефлексов со стороны роговицы и зрачков и ряд других.
Судебно-медицинские эксперты к признакам смерти, помимо описанных, относят достоверные признаки, возникающие в период ранних изменений трупа: температура в прямой кишке 23°С и ниже, признаки частичного высыхания (пятна Лярше), трупные пятна и мышечное окоченение, появляющееся в среднем через 2—4 ч после смерти. Одним из ценных признаков, указывающих на наступившую смерть, является признак Белоглазова (феномен «кошачьего глаза»), который заключается в том, что при сдавливании с боков глазного яблока зрачок приобретает вид узкой вертикально идущей щели или овала. Этот признак наблюдается уже через 10—15 мин после наступления смерти. При сдавливании глазного яблока у живого человека форма зрачка не изменяется.
Основной задачей при экспертизе трупа является установление причины смерти Помимо этого, перед судебно-медицинским экспертом обычно возникают многочисленные специфические вопросы (определение характера повреждения, вида орудия, которым оно причинено, механизма возникновения повреждений, предшествующего заболевания и т. д.), решение которых необходимо для правильного осуществления правосудия.
Судебно-медицинская классификация предусматривает категорию, род смерти и вид, причем установление категории и вида смерти проводится только экспертом, определение рода насильственной смерти является компетенцией органов правосудия.
Существует две категории смерти – смерть насильственная и ненасильственная.
Насильственная смерть наступает в результате воздействия на организм различных факторов внешней среды: механических, термических, химических, электрических и др.
Смерть ненасильственная наступает вследствие различных заболеваний. Скрыто или малозаметно протекающие заболевания, не вызывающие опасений для жизни, могут привести при определенных условиях к быстрой, неожиданной для окружающих смерти, наступление которой из-за неожиданности вызывает подозрение, что смерть была вызвана применением какого-либо насилия.
К роду насильственной смерти относятся убийство, когда смерть обусловлена неправомерным лишением жизни одним лицом по отношению к другому; самоубийство, когда применено преднамеренное лишение жизни самим себя; несчастный случай, когда смерть наступает при непредвиденно возникших обстоятельствах.
К роду ненасильственной смерти относится скоропостижная или внезапная смерть. Под скоропостижной смертью понимают неожиданно для окружающих наступившую смерть от заболеваний, при видимом кажущемся здоровье (например, человек пошел на работу и неожиданно умер на остановке в ожидании автобуса). Смерть может наступить на фоне заболевания при поставленном диагнозе, однако каких-либо угрожающих для жизни признаков в течение заболевания не усматривалось, но остро возникшее осложнение или неожиданно бурное развитие болезни вызвало смерть (например, врач, вызванный для оказания помощи больному на дом по поводу гипертонического криза, определил удовлетворительное состояние больного, назначил соответствующее лечение, а через два часа получил сообщение о наступлении смерти больного).
Определение вида смерти связано с установлением факторов, объединяющихся по своему происхождению или воздействию на организм человека. Например, при насильственной смерти встречаются повреждения, возникающие в результате воздействия острыми и тупыми предметами, частями движущихся транспортных средств, причиненные из огнестрельного оружия и т. д. Все это объединяется понятием — вид смерти от механических повреждений. Повешение, утопление, сдавление груди и живота, задушение рвотными массами и другие причины, вызвавшие асфиксию, объединяются в общий вид — механическая асфиксия. При ненасильственной смерти также имеются виды, характеризующие группы различных заболеваний: сердечно-сосудистой системы, центральной нервной системы, органов дыхания, инфекционной этиологии и т. д.
Высказанные выше медико-юридические определения позволяют предложить условную судебно-медицинскую классификацию смерти.
Судебно-медицинская классификация смерти.
I. Категория смерти: насильственная и ненасильственная
II. Род смерти:
1) род насильственной смерти (внешние воздействия):
а) убийство;
б) самоубийство;
в) несчастный случай.
2) род ненасильственной смерти (по танатогенезу):
а) скоропостижная смерть.
III. Виды смерти:
1) виды насильственной смерти:
а) от механических повреждений;
б) от механической асфиксии;
в) от отравлений (действие ядов);
г) от действия крайних температур;
д) от действия электричества;
е) от влияния изменений атмосферного давления;
ж) от действия лучистой энергии;
2) виды ненасильственной смерти:
а) от заболеваний сердечно-сосудистой системы;
б) от заболеваний органов дыхания;
в) от заболеваний ЦНС;
г) от заболеваний желудочно-кишечного тракта;
д) от злокачественных новообразований;
е) при инфекционных заболеваниях;
ж) при беременности и родах;
з) от заболеваний других систем организма.
После наступления биологической смерти в трупе развиваются посмертные процессы, интенсивность которых, их выраженность зависят от многих внутренних и внешних факторов. Посмертные изменения, возникающие в трупе, в судебной медицине принято обозначать как «ранние» и «поздние». Экспертный анализ этих изменений позволяет решать многие специальные вопросы, имеющие важное значение для органов правосудия при расследовании уголовных преступлений против жизни.